Tìm hiểu chung về bệnh tiểu đường

Bệnh tiểu đường là gì? Các loại bệnh tiểu đường
Bệnh tiểu đường là một số bệnh có liên quan đến vấn đề với hormone insulin. Thông thường, tuyến tụy (cơ quan đằng sau dạ dày) giải phóng insulin để giúp cơ thể dự trữ và sử dụng đường, chất béo từ thực phẩm bạn ăn. Bệnh tiểu đường xảy ra khi một trong những điều sau đây xảy ra:
- Khi tuyến tụy không sản sinh ra insulin
- Khi tuyến tụy sản sinh ra rất ít insulin
- Khi cơ thể không đáp ứng một cách thích hợp với insulin - một bệnh lý gọi là "kháng insulin"
Bệnh tiểu đường là một bệnh suốt đời. Khoảng 18,2 triệu người Mỹ bị bệnh và gần 1/3 (khoảng 5,2 triệu) người không biết rằng họ có bệnh. Thêm 41 triệu người nữa bị tiền đái tháo đường. Tuy nhiên, không có cách chữa bệnh. Những người mắc bệnh tiểu đường cần phải kiểm soát bệnh để khỏe mạnh.
Vai trò của Insulin trong bệnh tiểu đường
Để hiểu tại sao insulin lại quan trọng trong bệnh đái tháo đường, cần hiểu rõ hơn về cơ thể sử dụng thực phẩm như thế nào để tạo ra năng lượng. Cơ thể của bạn được tạo thành từ hàng triệu tế bào. Để tạo ra năng lượng, các tế bào này cần thức ăn dưới dạng rất đơn giản. Khi bạn ăn hoặc uống, phần lớn thức ăn của bạn bị chia thành đường đơn giản gọi là "glucose". Sau đó, glucose được vận chuyển qua mạch máu đến các tế bào của cơ thể, nơi nó có thể được sử dụng để cung cấp một số năng lượng mà cơ thể bạn cần cho các hoạt động hàng ngày.
Lượng glucose trong máu được điều chỉnh chặt chẽ bởi insulin nội tiết. Insulin luôn được tuyến tụy sản xuất ra 1 lượng nhỏ. Khi lượng glucose trong máu tăng lên đến một mức nào đó, tuyến tụy sẽ giải phóng nhiều insulin hơn để đưa glucose vào trong tế bào, làm cho lượng đường trong máu giảm xuống.
Để giữ mức đường trong máu khỏi bị thấp quá (hạ đường huyết), cơ thể sẽ báo hiệu cho bạn để bạn ăn và gan sẽ chuyển hóa glycogen dự trữ thành glucose.
Những người bị đái tháo đường không tạo ra insulin hoặc các tế bào của cơ thể có khả năng đề kháng với insulin, dẫn đến lượng đường trong máu cao. Theo định nghĩa, bệnh tiểu đường là có mức đường trong máu bằng hoặc cao hơn 126 miligam / dL hoặc sau 1 đêm nhịn đói.
Các loại bệnh tiểu đường
Bệnh tiểu đường tuýp 1
Bệnh tiểu đường tuýp 1 xảy ra khi các tế bào sản sinh insulin của tuyến tụy (được gọi là tế bào beta) bị phá hủy bởi hệ miễn dịch. Những người bị tiểu đường tuýp 1 không sản xuất insulin và phải dùng thuốc tiêm insulin để kiểm soát lượng đường trong máu của họ.
Bệnh tiểu đường tuýp 1 thường bắt đầu ở những người dưới 20 tuổi, nhưng có thể xảy ra ở mọi lứa tuổi.
Bệnh tiểu đường tuýp 2
Không giống những người bị tiểu đường tuýp 1, những người mắc bệnh tiểu đường tuýp 2 sản sinh ra insulin. Tuy nhiên, insulin tuyến tụy tiết ra hoặc là không đủ hoặc cơ thể có khả năng đề kháng với insulin. Khi không có đủ insulin hoặc insulin không được sử dụng đúng như mong đợi, glucose không thể xâm nhập vào tế bào của cơ thể khiến cho lượng đường trong máu tăng lên.
Bệnh tiểu đường tuýp 2 là dạng phổ biến nhất của bệnh tiểu đường, ảnh hưởng đến gần 18 triệu người Mỹ. Mặc dù hầu hết những trường hợp này đều có thể ngăn ngừa, nhưng vẫn là nguyên nhân hàng đầu gây ra các biến chứng liên quan đến đái tháo đường như mù, cắt bỏ ngón chân, bàn chân hoặc chân và suy thận mãn tính đòi hỏi chạy thận. Bệnh tiểu đường tuýp 2 thường xảy ra ở những người trên 40 tuổi bị thừa cân, nhưng có thể xảy ra ở những người không bị thừa cân. Đôi khi được gọi là "bệnh tiểu đường bắt đầu ở người lớn", bệnh đái tháo đường tuýp 2 bắt đầu xuất hiện thường xuyên hơn ở trẻ em vì sự gia tăng béo phì ở thanh thiếu niên.
Một số người có thể kiểm soát bệnh đái tháo đường tuýp 2 bằng cách kiểm soát cân nặng, chế độ ăn uống và tập thể dục thường xuyên. Những người khác cũng có thể cần uống thuốc hoặc tiêm insulin để giúp cơ thể họ sử dụng insulin tốt hơn.
Thông thường, các bác sĩ có thể phát hiện ra khả năng mắc bệnh tiểu đường tuýp 2 trước khi bệnh lý thực sự xảy ra. Thường được gọi là tiền tiểu đường, tình trạng này xảy ra khi mức đường trong máu của một người cao hơn bình thường, nhưng không đủ cao để chẩn đoán bệnh tiểu đường tuýp 2.
Tiểu đường thai kỳ
Tiểu đường thai kỳ được kích hoạt bởi thai kỳ. Nội tiết tố thay đổi trong thai kỳ có thể ảnh hưởng đến khả năng hoạt động của insulin. Bệnh lý này xảy ra trong khoảng 4% của tất cả các lần mang thai.
Phụ nữ mang thai - những người có nguy cơ mắc tiểu đường thai kỳ cao hơn khi họ trên 25 tuổi, thừa cân trước khi mang thai, tiền sử gia đình mắc bệnh tiểu đường hoặc người Mỹ gốc Tây Ban Nha, da đen, người Mỹ bản địa, hoặc người Châu Á.
Khám sàng lọc bệnh tiểu đường thai kỳ được thực hiện trong thai kỳ. Nếu không được điều trị, bệnh tiểu đường khi mang thai làm tăng nguy cơ biến chứng cho cả mẹ và thai nhi.
Thông thường, lượng đường trong máu trở lại bình thường trong vòng sáu tuần sau khi sinh con. Tuy nhiên, phụ nữ bị bệnh tiểu đường thai kỳ có nguy cơ mắc bệnh tiểu đường tuýp 2 trong cuộc đời.
Các triệu chứng của bệnh tiểu đường là gì?
Các triệu chứng của bệnh đái tháo đường tuýp 1 thường xuất hiện đột ngột và có thể nghiêm trọng. Chúng bao gồm:
- Tăng sự khát
- Tăng tình trạng đói (nhất là sau khi ăn)
- Khô miệng
- Thường xuyên đi tiểu
- Giảm cân không giải thích được (mặc dù bạn đang ăn và cảm thấy đói)
- Mệt mỏi (cảm giác yếu, mệt mỏi)
- Giảm thị lực
- Thở nặng, khó (kiểu thở Kussmaul)
- Mất ý thức (hiếm)
Các triệu chứng của bệnh đái tháo đường tuýp 2 có thể giống như những triệu chứng trên. Thông thường nhất, không có triệu chứng hoặc phát triển rất chậm các triệu chứng trên. Các triệu chứng khác bao gồm:
- Vết thương/ vết cắt chậm lành.
- Ngứa da (thường ở vùng âm đạo hoặc háng)
- Nhiễm trùng nấm men
- Tăng cân trong thời gian gần đây
- Tê hoặc ngứa ran tay và chân
- Liệt dương hoặc rối loạn cương dương
Bệnh tiểu đường được quản lý như thế nào?
Hiện tại, bệnh tiểu đường không thể chữa được, nhưng nó có thể được quản lý và kiểm soát. Mục tiêu của việc kiểm soát bệnh tiểu đường là:
- Giữ mức đường trong máu càng gần mức bình thường càng tốt bằng cách cân bằng chế độ ăn uống, uống thuốc và hoạt động.
- Duy trì mức cholesterol trong máu và triglyceride (lipid) càng gần phạm vi bình thường càng tốt bằng cách tránh thêm đường, tinh bột chế biến sẵn và giảm lượng chất béo bão hòa và cholesterol.
- Kiểm soát huyết áp của bạn. Huyết áp của bạn không nên quá 130/80.
- Làm chậm hoặc có thể ngăn ngừa sự phát triển của bệnh tiểu đường có liên quan đến các vấn đề về sức khỏe.
Bạn quản lý bệnh tiểu đường bằng cách:
- Lập kế hoạch những gì bạn ăn và theo đuổi một chế độ ăn uống cân bằng.
- Tập thể dục thường xuyên
- Dùng thuốc, nếu được kê đơn, và theo sát các hướng dẫn về cách thức và thời điểm sử dụng thuốc
- Theo dõi đường huyết và huyết áp tại nhà
- Khám sức khỏe thường xuyên và có các xét nghiệm theo yêu cầu của bác sĩ.
Hãy nhớ: Những gì bạn làm ở nhà mỗi ngày sẽ ảnh hưởng đến lượng đường trong máu của bạn nhiều hơn những gì bác sĩ có thể làm vài tháng mỗi lần trong quá trình kiểm tra.
Sự khác nhau giữa các dạng bệnh tiểu đường
Bệnh tiểu đường (hoặc tiểu đường) là một bệnh lý mãn tính kéo dài, ảnh hưởng đến khả năng sử dụng năng lượng từ thực phẩm của cơ thể. Có ba loại bệnh tiểu đường chính: tiểu đường tuýp 1, tiểu đường tuýp 2 và tiểu đường thai kỳ.
Tất cả các loại bệnh đái tháo đường đều có điểm chung. Thông thường, cơ thể bạn sẽ phân hủy đường và carbohydrate mà bạn nạp vào thành một đường đặc biệt gọi là glucose.
Glucose được phân hủy để tạo năng lượng cung cấp cho tế bào. Nhưng các tế nào cần insulin để vận chuyển glucose vào trong tế nào. Với bệnh tiểu đường, cơ thể bạn không sản sinh đủ insulin hoặc cơ thể không thể sử dụng insulin mà nó sản sinh hoặc kết hợp cả hai.
Do các tế bào không thể lấy glucose nên lượng glucose sẽ tích lại trong máu của bạn. Mức đường huyết cao có thể làm tổn thương các mạch máu nhỏ trong thận, tim, mắt hoặc hệ thần kinh. Đó là lý do tại sao bệnh tiểu đường - đặc biệt là nếu không được điều trị - cuối cùng có thể gây ra bệnh tim, tai biến mạch máu não, bệnh thận, mù lòa, và tổn thương các dây thần kinh ở chân.
Bệnh tiểu đường tuýp 1
Bệnh tiểu đường tuýp 1 còn được gọi là bệnh tiểu đường phụ thuộc insulin. Nó thường được gọi là bệnh tiểu đường khởi phát ở trẻ vị thành niên vì nó thường bắt đầu từ thời thơ ấu.
Bệnh đái tháo đường tuýp 1 là tình trạng tự miễn dịch. Nó gây ra bởi cơ thể tấn công tuyến tụy bằng kháng thể. Ở những người bị tiểu đường tuýp 1, tuyến tụy bị tổn thương không tạo ra insulin.
Loại bệnh tiểu đường này có thể là do một khuynh hướng di truyền. Nó cũng có thể là kết quả của các tế bào beta trong tuyến tụy bị lỗi - nơi mà thường sản sinh ra insulin.
Một số rủi ro y tế có liên quan đến bệnh đái tháo đường tuýp 1. Nhiều rủi ro trong số đó xuất phát từ tổn thương các mạch máu nhỏ trong mắt bạn (gọi là bệnh võng mạc tiểu đường), thần kinh (bệnh thần kinh do tiểu đường) và thận (bệnh thận tiểu đường). Thậm chí nghiêm trọng hơn là tăng nguy cơ bệnh tim và tai biến mạch máu não.
Điều trị bệnh đái tháo đường tuýp 1 liên quan đến việc dùng insulin, cần được tiêm qua da vào mô mỡ như dưới đây. Các phương pháp tiêm insulin bao gồm:
- Bơm xi lanh
- Bút tiêm insulin
- Máy phun phản lực sử dụng không khí có áp suất cao để đưa một lọai insulin qua da
- Bơm Insulin phân phối insulin qua ống linh hoạt đến ống thông dưới da vùng bụng
Một xét nghiệm định kỳ được gọi là xét nghiệm máu A1C ước tính lượng đường huyết trong máu của bạn trong ba tháng trước đó. Nó được sử dụng để giúp xác định mức độ kiểm soát glucose toàn phần và nguy cơ biến chứng từ bệnh tiểu đường, bao gồm tổn thương các cơ quan.
Đái tháo đường type 1 đòi hỏi những thay đổi lối sống đáng kể bao gồm:
- Thường xuyên kiểm tra lượng đường trong máu
- Lập kế hoạch bữa ăn cẩn thận
- Tập thể dục hàng ngày
- Dùng insulin và các thuốc khác khi cần thiết
Những người mắc bệnh tiểu đường tuýp 1 có thể mang lại cuộc sống tích cực lâu dài nếu họ theo dõi cẩn thận glucose, thay đổi lối sống cần thiết và tuân theo kế hoạch điều trị.
Bệnh tiểu đường tuýp 2
Cho đến nay, dạng đái tháo đường phổ biến nhất là bệnh tiểu đường tuýp 2, chiếm 95% trường hợp tiểu đường ở người lớn. Khoảng 26 triệu người Mỹ trưởng thành đã được chẩn đoán bị bệnh này.
Bệnh tiểu đường tuýp 2 được gọi là bệnh tiểu đường khởi phát ở người trưởng thành, nhưng với sự gia tăng của trẻ béo phì và thừa cân, nhiều thanh thiếu niên đang phát triển bệnh đái tháo đường týp 2. Đái tháo đường tuýp 2 còn được gọi là bệnh tiểu đường phụ thuộc insulin.
Đái tháo đường tuýp 2 thường là một dạng bệnh tiểu đường nhẹ hơn loại 1. Tuy nhiên, bệnh đái tháo đường tuýp 2 vẫn có thể gây ra các biến chứng về sức khoẻ, đặc biệt là ở những mạch máu nhỏ nhất trong cơ thể nuôi dưỡng thận, thần kinh và mắt. Bệnh tiểu đường tuýp 2 cũng làm tăng nguy cơ mắc bệnh tim và đột qụy.
Với bệnh tiểu đường tuýp 2, tuyến tụy thường sản sinh ra một số insulin. Nhưng số lượng sản xuất không đủ cho nhu cầu của cơ thể, hoặc các tế bào của cơ thể kháng với nó. Kháng insulin, hoặc thiếu nhạy cảm với insulin, xảy ra chủ yếu ở chất béo, gan, và các tế bào cơ.
Những người béo phì có nguy cơ cao phát triển bệnh tiểu đường tuýp 2 và các vấn đề y tế liên quan. Người béo phì bị đề kháng insulin. Với kháng insulin, tụy phải làm việc quá sức để sản xuất thêm insulin. Nhưng ngay cả khi đó, không có đủ insulin để giữ mức đường ở chỉ số bình thường.
Không có phương pháp chữa bệnh tiểu đường. Bệnh tiểu đường tuýp 2 có thể được kiểm soát bằng việc quản lý cân nặng, dinh dưỡng và tập thể dục. Thật không may, bệnh đái tháo đường tuýp 2 có xu hướng tiến triển, và các loại thuốc tiểu đường thường là cần thiết.
Xét nghiệm A1C là xét nghiệm máu ước tính mức glucose trung bình trong máu trong ba tháng trước đó và nên làm định kỳ để có thể được khuyên để kiểm tra chế độ ăn kiêng, tập thể dục và thuốc men tốt như thế nào để kiểm soát lượng đường trong máu và ngăn ngừa tổn thương cơ thể. Xét nghiệm A1C thường được thực hiện vài lần trong năm.
Tiểu đường thai kỳ
Bệnh tiểu đường gây ra bởi thai nghén được gọi là đái tháo đường thai kỳ (mang thai, đến mức độ nào đó, dẫn đến kháng insulin). Bệnh này thường được chẩn đoán ở giữa hoặc cuối thai kỳ. Vì mức đường huyết của người mẹ cao được truyền qua nhau thai, nên phải kiểm soát bệnh tiểu đường thai kỳ để bảo vệ sự tăng trưởng và phát triển của đứa trẻ.
Theo Viện Y tế Quốc gia, tỷ lệ mắc bệnh tiểu đường thai kỳ được báo cáo là từ 2% đến 10% số trường hợp mang thai. Bệnh tiểu đường thai kỳ thường tự biến mất sau khi mang thai. Tuy nhiên, mắc bệnh đái tháo đường thai kỳ khiến cho các bà mẹ có nguy cơ bị đái tháo đường type 2 trong cuộc đời. Có đến 10% phụ nữ mắc bệnh tiểu đường khi mang thai bị tiểu đường tuýp 2. Nó có thể xảy ra bất cứ lúc nào từ vài tuần sau khi sinh đến vài tháng hoặc vài năm sau.
Với bệnh đái tháo đường thai kỳ, nguy cơ đối với thai nhi thậm chí còn lớn hơn nguy cơ đối với người mẹ. Rủi ro đối với em bé bao gồm tăng cân bất thường trước khi sinh, các vấn đề về hô hấp lúc sinh, béo phì và nguy cơ tiểu đường cao hơn trong cuộc đời. Rủi ro đối với người mẹ bao gồm nhu cầu mổ lấy thai do thai nhi quá to, cũng như tổn thương tim, thận, thần kinh và mắt.
Điều trị trong thời kỳ mang thai bao gồm làm việc chặt chẽ với đội chăm sóc sức khoẻ của bạn và:
- Lên kế hoạch bữa ăn cẩn thận để đảm bảo chất dinh dưỡng mang thai đầy đủ mà không có chất béo và calo dư thừa
- Tập thể dục hàng ngày
- Kiểm soát sự tăng cân khi mang thai
- Dùng insulin tiểu đường để kiểm soát lượng đường trong máu nếu cần
Các dạng bệnh tiểu đường khác
Một vài loại bệnh tiểu đường hiếm có có thể là kết quả của các bệnh lý cụ thể. Ví dụ, bệnh về tuyến tụy, các cuộc giải phẫu và thuốc men, hoặc nhiễm trùng có thể gây ra bệnh tiểu đường. Những loại bệnh tiểu đường chỉ chiếm từ 1% đến 5% trong tất cả các trường hợp tiểu đường.
Triệu chứng sớm của bệnh tiểu đường

Làm thế nào để có thể biết được bạn bị bệnh tiểu đường? Hầu hết các triệu chứng ban đầu là từ mức glucose trong máu cao hơn bình thường.
Các dấu hiệu cảnh báo có thể nhẹ đến mức bạn không nhận thấy chúng. Điều này đặc biệt đúng với bệnh đái tháo đường týp 2. Một số người không phát hiện ra cho đến khi họ có những vấn đề tổn thương lâu dài gây nên bởi bệnh.
Với bệnh tiểu đường tuýp 1, các triệu chứng thường xảy ra nhanh chóng, chỉ trong vài ngày hoặc vài tuần. Chúng cũng nghiêm trọng hơn nhiều.
Các triệu chứng phổ biến
Cả hai loại bệnh tiểu đường đều có cùng một số dấu hiệu cảnh báo.
Đói và mệt mỏi. Cơ thể bạn chuyển hóa thực phẩm bạn ăn thành glucose mà tế bào sử dụng để tạo ra năng lượng. Nhưng các tế bào của bạn cần insulin để đưa glucose vào.
Nếu cơ thể không sản xuất đủ insulin hoặc nếu tế bào kháng lại insulin mà cơ thể bạn tạo ra, thì glucose không thể xâm nhập vào tế bào và bạn không có năng lượng. Điều này có thể khiến bạn đói và mệt mỏi hơn bình thường.
Đi tiểu nhiều hơn và khát nước hơn. Người bình thường thường phải đi tiểu từ bốn đến bảy lần trong 24 giờ, nhưng người mắc bệnh tiểu đường có thể đi nhiều hơn.
Tại sao? Thông thường cơ thể của bạn sẽ tái hấp thu glucose khi qua thận. Nhưng khi bị tiểu đường, lượng đường trong máu tăng lên, thận sẽ không thể tái hấp thu lại tất cả lượng glucose. Điều này làm cho cơ thể sản sinh ra nhiều nước tiểu hơn.
Bạn cũng có thể đi tiểu nhiều hơn, do đó bạn thường xuyên khát nước. Khi uống nhiều nước hơn, bạn sẽ lại đi tiểu nhiều hơn.
Khô miệng và ngứa da. Bởi vì cơ thể bạn đang sử dụng chất lỏng để bài tiết thành nước tiểu nên những cơ quan/ bộ phận khác sẽ có độ ẩm thấp. Bạn có thể bị mất nước,khô miệng. Da khô có thể khiến bạn bị ngứa.
Mờ mắt. Thay đổi mức chất lỏng trong cơ thể bạn có thể làm cho thủy tinh thể phồng lên. Chúng thay đổi hình dạng và mất khả năng nhìn rõ.
Các triệu chứng khác của bệnh tiểu đường tuýp 2
Chúng có khuynh hướng xuất hiện sau khi đường huyết của bạn đã cao trong một thời gian dài.
Nhiễm trùng nấm men. Cả nam giới và phụ nữ mắc bệnh tiểu đường đều có thể mắc bệnh này. Nấm men cần đường để phát triển, vì vậy môi trường có nhiều đường sẽ tạo điều kiện thuận lợi cho chúng phát triển. Nhiễm trùng có thể phát triển ở các nếp gấp ở da - nơi có độ ẩm và ấm hơn những chỗ khác, bao gồm:
- Kẽ ngón tay, ngón chân
- Dưới vú
- Trong hoặc xung quanh cơ quan sinh dục
Vết thương hoặc vết cắt lâu lành. Qua thời gian, lượng đường trong máu cao có thể ảnh hưởng đến sự lưu thông máu và gây tổn thương dây thần kinh khiến cơ thể bạn khó chữa lành vết thương.
Đau hoặc tê ở bàn chân hoặc chân. Đây là kết quả của tổn thương dây thần kinh.
Các triệu chứng khác của tiểu đường tuýp 1
Giảm cân không rõ nguyên nhân. Nếu cơ thể bạn không thể có được năng lượng từ thực phẩm, nó sẽ bắt đầu đốt cháy cơ và chất béo để tạo ra năng lượng thay thế. Bạn có thể giảm cân ngay cả khi bạn không thay đổi cách ăn uống.
Buồn nôn và nôn mửa. Khi cơ thể sử dụng đến việc đốt chất béo, nó sẽ tạo ra “keton”. Những chất này có thể tích tụ trong máu tới mức nguy hiểm, một bệnh lý có thể đe dọa đến tính mạng được gọi là bệnh nhiễm toan keton do tiểu đường (diabetic ketoacidosis). Ketone có thể làm bạn cảm thấy đau dạ dày.
Khi nào thì gọi bác sĩ
Nếu bạn trên 45 tuổi hoặc có các nguy cơ khác về bệnh tiểu đường, điều quan trọng là phải kiểm tra. Khi phát hiện ra bệnh lý này sớm, bạn có thể tránh được tổn thương thần kinh, rắc rối về tim và các biến chứng khác.
Theo nguyên tắc chung, hãy gọi cho bác sĩ nếu bạn:
- Cảm thấy đau bụng, yếu, và rất khát
- Đang đi tiểu rất nhiều
- Bị đau bụng tồi tệ
- Hít sâu và nhanh hơn bình thường
- Hơi thở ngọt có mùi như chất tẩy sơn móng tay. (Đây là một dấu hiệu của keton rất cao)
Yếu tố nguy cơ của bệnh tiểu đường
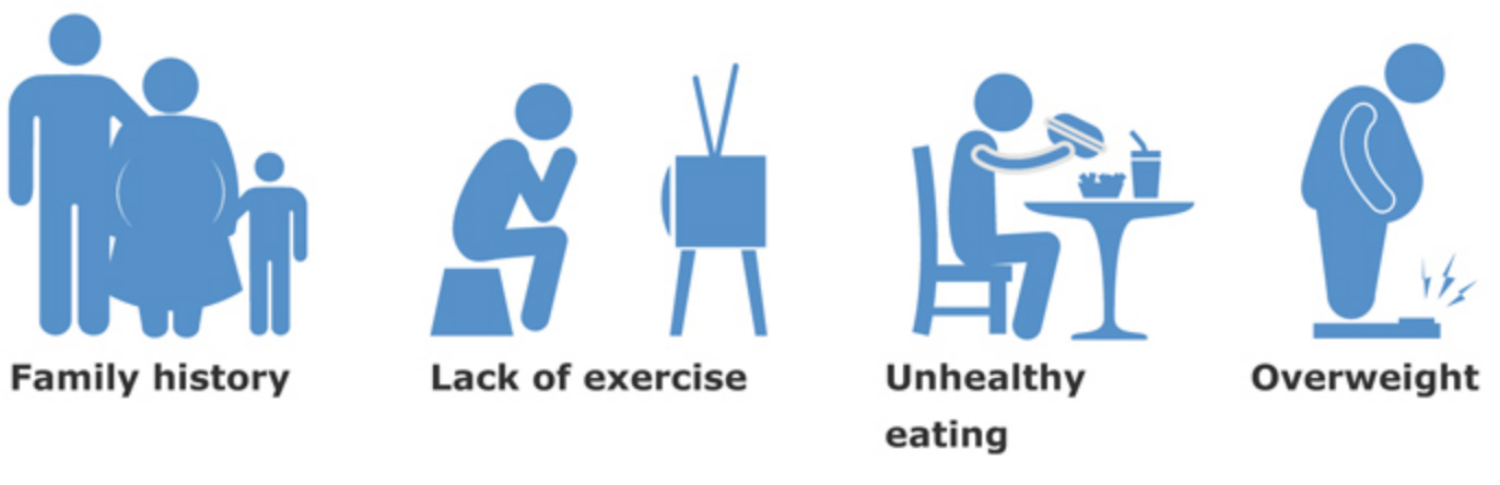
Các yếu tố làm tăng nguy cơ của bệnh tiểu đường là gì?
Có ba loại bệnh tiểu đường chính: tuýp 1, tuýp 2, và bệnh tiểu đường lúc mang thai. Với cả ba, cơ thể bạn không thể tạo ra hoặc sử dụng insulin.
Khoảng ¼ số người bị bệnh tiểu đường không biết họ mắc bệnh. Con số này lên đến khoảng 7 triệu người Mỹ. Có thể bạn là một trong số họ? Đọc tiếp để xem liệu nguy cơ bạn mắc bệnh tiểu đường là cao.
Bệnh tiểu đường tuýp 1
Loại này thường bắt đầu ở thời thơ ấu. Tụy ngừng sản xuất insulin. Bạn bị tiểu đường tuýp 1 suốt đời. Những yếu tố chính dẫn đến nó là:
- Tiền sử gia đình. Nếu bạn có người thân mắc bệnh tiểu đường, bạn sẽ có nguy cơ cao mắc bệnh. Bất cứ ai có mẹ, cha, chị, em trai mắc bệnh tiểu đường tuýp 1 đều phải kiểm tra. Một xét nghiệm máu đơn giản có thể chẩn đoán.
- Bệnh của tuyến tụy. Chúng có thể làm chậm khả năng sản xuất insulin.
- Nhiễm trùng hoặc bệnh tật. Một số bệnh nhiễm trùng và bệnh tật, chủ yếu là những bệnh hiếm có, có thể làm hỏng tụy của bạn.
Bệnh tiểu đường tuýp 2
Nếu bạn mắc loại này, cơ thể bạn không thể sử dụng insulin mà nó tạo ra. Đây được gọi là kháng insulin. Loại 2 thường ảnh hưởng đến người lớn, nhưng nó có thể bắt đầu bất cứ lúc nào trong cuộc đời bạn. Những yếu tố chính dẫn đến là:
- Béo phì hoặc thừa cân. Nghiên cứu cho thấy đây là một lý do hàng đầu cho bệnh tiểu đường týp 2. Do sự gia tăng tình trạng béo phì ở trẻ em Mỹ, loại hình này đang ảnh hưởng đến nhiều thanh thiếu niên.
- Dung nạp glucose kém. Tiền tiểu đường là một dạng nhẹ của bệnh lý này. Nó có thể được chẩn đoán bằng xét nghiệm máu đơn giản. Nếu bạn bị tiền tiểu đường, nguy cơ bạn sẽ bị tiểu đường týp 2 là rất lớn.
- Kháng insulin. Đái tháo đường tuýp 2 thường bắt đầu với những tế bào kháng insulin. Điều đó có nghĩa là tuyến tụy của bạn phải làm việc vất vả để tạo ra đủ insulin để đáp ứng nhu cầu của cơ thể.
- Chủng tộc. Bệnh tiểu đường xảy ra thường xuyên hơn ở người Mỹ gốc Tây Ban Nha / La tinh, người Mỹ gốc Phi, người Mỹ bản địa, người Mỹ gốc Á-Thái, người đảo Thái Bình Dương và người Alaska.
- Tiểu đường thai kỳ. Nếu bạn bị tiểu đường trong khi mang thai sẽ làm tăng cơ hội bạn mắc bệnh đái tháo đường týp 2 sau này trong cuộc đời.
- Lối sống ít vận động. Bạn tập thể dục ít hơn ba lần một tuần.
- Tiền sử gia đình. Bạn có cha mẹ hoặc anh chị em bị tiểu đường.
- Hội chứng buồng trứng đa nang. Phụ nữ có hội chứng buồng trứng đa nang (PCOS) có nguy cơ cao hơn.
- Tuổi tác. Nếu bạn trên 45 tuổi và thừa cân hoặc nếu bạn có các triệu chứng của bệnh tiểu đường, hãy nói chuyện với bác sĩ về một xét nghiệm sàng lọc đơn giản.
Tiểu đường thai kỳ
Bệnh tiểu đường khi mang thai sẽ ảnh hưởng đến khoảng 4% tất cả các trường hợp mang thai ở Hoa Kỳ. Nó gây ra do các nội tiết tố mà nhau thai tạo ra hoặc do quá ít insulin. Đường trong máu cao ở người mẹ có thể gây ra lượng đường trong máu cao ở thai nhi. Điều đó có thể dẫn đến các vấn đề về tăng trưởng và phát triển nếu không được điều trị. Những yếu tố có thể dẫn đến tiểu đường thai kỳ bao gồm:
- Béo phì hoặc thừa cân.
- Không dung nạp glucose. Không dung nạp glucose hoặc đã từng bị đái tháo đường khi mang thai làm cho bạn nhiều khả năng bị nó lần nữa.
- Tiền sử gia đình. Nếu cha mẹ hoặc anh chị em ruột bị tiểu đường thai nghén, bạn có nhiều khả năng bị bệnh này.
- Tuổi tác. Mang thai khi càng nhiều tuổi thì càng có nguy cơ mắc bệnh.
- Chủng tộc. Phụ nữ không phải là người da trắng có nhiều cơ hội phát triển bệnh này hơn.
Các bước để thực hiện
Bất kể nguy cơ của bạn là gì, có rất nhiều điều bạn có thể làm để trì hoãn hoặc ngăn ngừa bệnh tiểu đường.
- Quản lý huyết áp của bạn.
- Giữ trọng lượng của bạn trong hoặc gần một phạm vi khỏe mạnh.
- Tập thể dục 30 phút trong hầu hết các ngày.
- Ăn một chế độ ăn uống cân bằng.
Chẩn đoán bệnh tiểu đường

Làm thế nào để chẩn đoán bệnh tiểu đường và tiền tiểu đường?
Các xét nghiệm sau đây được sử dụng để chẩn đoán bệnh tiểu đường:
- Kiểm tra đường huyết lúc đói là đo đường huyết sau khi bạn đã nhịn ăn ít nhất 8 giờ. Thử nghiệm này được sử dụng để phát hiện đái tháo đường hoặc tiền đái tháo đường.
- Kiểm tra độ dung nạp glucose đường uống để đo lượng đường trong máu của bạn sau khi bạn đã nhịn đói nhất ít nhất 8 giờ và sau hai giờ sau khi bạn uống một loại nước giải khát có chứa glucose. Thử nghiệm này có thể được sử dụng để chẩn đoán bệnh tiểu đường hoặc tiền đái tháo đường.
- Trong một thử nghiệm glucose huyết tương ngẫu nhiên, bác sĩ sẽ kiểm tra lượng đường trong máu mà không quan tâm đến thời điểm bạn ăn bữa ăn cuối cùng. Thử nghiệm này, cùng với việc đánh giá các triệu chứng, được sử dụng để chẩn đoán bệnh tiểu đường, không chẩn đoán tiền tiểu đường.
Kết quả xét nghiệm dương tính cần được xác nhận bằng cách lặp lại xét nghiệm glucose huyết tương lúc đói hoặc xét nghiệm dung nạp glucose uống vào một ngày khác. Khi được chẩn đoán lần đầu tiên với bệnh tiểu đường, bác sĩ có thể đề nghị một xét nghiệm ZnT8Ab. Xét nghiệm máu này cùng với các thông tin và kết quả xét nghiệm khác có thể giúp xác định xem một người có bệnh tiểu đường týp 1 hay không. Mục tiêu của việc kiểm tra ZnT8Ab là chẩn đoán nhanh chóng và chính xác và có thể dẫn đến điều trị kịp thời.
Xét nghiệm đường huyết lúc đói (FPG)
FPG là đáng tin cậy nhất khi được thực hiện vào buổi sáng. Kết quả và ý nghĩa của chúng được thể hiện trong bảng 1. Nếu mức đường trong máu của bạn là 100 đến 125 mg / dL, bạn có một dạng tiền đái tháo đường gọi là giảm dung nạp glucose lúc đói (IFG), có nghĩa là bạn dễ bị bệnh tiểu đường loại 2 hơn nhưng không có nó được nêu ra. Mức 126 mg / dL trở lên, xác nhận bằng cách lặp lại bài kiểm tra vào một ngày khác, có nghĩa là bạn mắc bệnh tiểu đường.
Bảng 1: Xét nghiệm đường huyết lúc đói (FPG)
| Kết quả Glucose đường huyết (mg/dl) | Chẩn đoán |
| ≤ 99 | Bình thường |
| 100 -> 125 | Tiền tiểu đường |
| ≥ 126 | Tiểu đường* |
*xác nhận bởi 1 xét nghiệm lặp lại vào 1 ngày khác.
Kiểm tra dung nạp glucose đường uống (OGTT)
Nghiên cứu đã chỉ ra rằng OGTT nhạy hơn so với kiểm tra FPG để chẩn đoán bệnh tiểu đường nhưng ít thuận tiện hơn để áp dụng. Các OGTT yêu cầu bạn phải nhịn đói ít nhất tám giờ trước khi thử nghiệm. Đường máu được đo ngay trước và hai giờ sau khi bạn uống một chất lỏng chứa 75 gram glucose hòa tan trong nước. Kết quả và ý nghĩa của chúng được trình bày ở bảng 2. Nếu mức đường trong máu của bạn ở mức từ 140 đến 199 mg / dL sau khi uống chất lỏng 2 giờ, bạn có một dạng tiền đái tháo đường được gọi là IGT, có nghĩa là bạn có nhiều khả năng hơn để phát triển bệnh đái tháo đường týp 2 nhưng vẫn chưa có. Mức glucose sau hai giờ là 200 mg / dL trở lên, xác nhận bằng cách lặp lại xét nghiệm vào một ngày khác, có nghĩa là bạn mắc bệnh tiểu đường.
Bảng 2: Kiểm tra dung nạp glucose đường uống (OGTT)
| ≤ 139 | Bình thường |
| 140 - 199 | Tiền đái tháo đường |
| ≥ 200 | Tiểu đường* |
*xác nhận bởi 1 xét nghiệm lặp lại vào 1 ngày khác.
Đái tháo đường thai kỳ cũng được chẩn đoán dựa trên các giá trị glucose huyết tương đo được trong OGTT. Mức đường trong máu được kiểm tra bốn lần trong suốt thời gian thử nghiệm. Nếu mức đường trong máu của bạn cao hơn mức bình thường ít nhất hai lần trong suốt quá trình làm xét nghiệm, bạn sẽ bị tiểu đường thai kỳ. Bảng 3 cho thấy kết quả của OGTT đối với tiểu đường thai kỳ.
Bảng 3: Đái tháo đường thai kỳ: Kết quả của kết tra OGTT
| Thời điểm | Kết quả Glucose đường huyết (mg/dL) |
| Khi đói | 95 hoặc cao hơn |
| Sau 1 giờ | 180 hoặc cao hơn |
| Sau 2 giờ | 155 hoặc cao hơn |
| Sau 3 giờ | 140 hoặc cao hơn |
Lưu ý: Một số phòng thí nghiệm sử dụng chỉ số khác cho bài kiểm tra này.
Xét nghiệm glucose đường máu ngẫu nhiên
Mức đường huyết ngẫu nhiên 200 mg / dL trở lên, cộng với sự hiện diện của các triệu chứng sau đây, có thể có nghĩa là bạn mắc bệnh tiểu đường:
- Tăng tiểu tiện
- Tăng sự khát
- Giảm cân không rõ nguyên nhân
Các triệu chứng khác bao gồm mệt mỏi, thị lực mờ, tăng tình trạng đói, và vết loét không lành. Bác sĩ sẽ kiểm tra mức đường huyết của bạn vào một ngày khác bằng cách sử dụng FPG hoặc OGTT để xác nhận chẩn đoán bệnh tiểu đường.
Các hướng dẫn mới hơn sử dụng hemoglobin A1c như một công cụ sàng lọc bệnh tiểu đường hay tiền tiểu đường (xét nghiệm thường được sử dụng để đo lượng glucose trong máu ở bệnh nhân tiểu đường trong nhiều tháng). HbA1c từ 5,7% đến 6,4% phù hợp với tiền tiểu đường và đánh dấu thời điểm nó có thể bị đảo ngược do thay đổi lối sống. HbA1c 6,5% hoặc cao hơn phù hợp với bệnh tiểu đường.
Hỏi về insulin

Bác sĩ đã kê toa insulin để giúp quản lý bệnh đái tháo đường type 1 hoặc type 2 của bạn chưa? Bạn sẽ muốn biết về thời gian dùng, cách dùng, những tác dụng phụ có thể xảy ra, và những thay đổi khác cần làm.
Sử dụng danh sách các câu hỏi này như một sự bắt đầu khi bạn nói chuyện với bác sĩ.
Tôi cần loại insulin nào?
Insulin có bốn dạng cơ bản:
- Insulin tác dụng nhanh bắt đầu hoạt động trong vòng 30 phút sau khi tiêm. Hiệu quả của nó chỉ kéo dài trong 3 đến 5 giờ.
- Insulin tác dụng ngắn mất khoảng 30 phút để hoạt động và kéo dài đến 12 giờ.
- Insulin tác dụng trung bình mất khoảng 4 giờ để hoạt động hoàn toàn. Nó đạt đến đỉnh điểm từ 4 đến 12 giờ, và hiệu ứng của nó có thể kéo dài đến 24 giờ.
- Insulin tác dụng kéo dài bắt đầu hoạt động trong khoảng 4 giờ và sau đó kéo dài cả ngày mà không có một đỉnh thực.
Bác sĩ có thể cho bạn biết loại nào sẽ làm việc tốt nhất với loại bệnh tiểu đường và lượng đường trong máu của bạn.
Tôi nên cho dùng insulin như thế nào?
Bạn có thể tiêm hoặc hít insulin.
Để tiêm insulin, bạn có thể sử dụng một ống tiêm, bút, hoặc bơm. Ngoài ra còn có một lựa chọn không có kim được gọi là máy phun phản lực. Bút tiêm insulin là đơn giản nhất để sử dụng, máy bơm cung cấp insulin liên tục, và xi lanh là ít tốn kém nhất.
Tìm hiểu xem bạn cần phải tiêm bao nhiêu lần một ngày, và lượng insulin cần tiêm trong mỗi liều. Nếu bạn sử dụng một máy bơm insulin, hãy hỏi bác sĩ khi bạn cần thêm một lượng insulin (bolus) cho mình.
Nếu bạn bị đái tháo đường tuýp 1, có thể cần đến ba hoặc bốn lần tiêm mỗi ngày. Những người bị đái tháo đường tuýp 2 có thể cần chỉ một lần tiêm insulin mỗi ngày, cũng có thể tăng lên ba hoặc bốn lần tiêm.
Ngoài ra còn có insulin hít vào có tác dụng nhanh mà bạn chỉ có thể sử dụng trước khi ăn. Nếu bạn bị tiểu đường tuýp 1, bạn cũng phải dùng insulin tác dụng kéo dài.
Nói chuyện với bác sĩ về những ưu và khuyết điểm của từng phương pháp. Quyết định có thể liên quan đến chi phí, do đó, tìm ra phương pháp bảo hiểm của bạn. Nếu bạn không có bảo hiểm hoặc kế hoạch của bạn sẽ không trả tiền cho loại phương pháp đó, hãy hỏi bác sĩ về các chương trình có thể giúp bạn trang trải chi phí.
Khi nào nên dùng insulin?
Không có một câu trả lời đơn giản cho câu hỏi này. Nó phụ thuộc vào những yếu tố như:
- Loại insulin bạn sử dụng (tác dụng nhanh, loại hỗn hợp,....)
- Lượng và loại thức ăn bạn ăn
- Bạn tập thể dục bao nhiêu
- Tiền sử bệnh
- Loại hệ thống phân phối insulin (như bơm, hoặc thuốc hít) mà bạn sử dụng
Bác sĩ có thể muốn bạn dùng insulin một nửa giờ trước bữa ăn, vì vậy sẽ có sẵn đường từ thức ăn vào máu. Tìm hiểu chính xác thời điểm trong ngày bạn cần phải tiêm mỗi mũi tiêm, và phải làm gì nếu bạn quên tiêm.
Nếu tôi tiêm insulin, nó có cần phải nằm trong một phần nhất định của cơ thể không?
Hầu hết mọi người tiêm insulin vào bụng, vì nó dễ dàng tiếp cận. Insulin sẽ hoạt động nhanh nhất nếu bạn tiêm vào dạ dày của bạn. (Nhớ cách ít nhất 5cm từ rốn) Bạn cũng có thể tiêm insulin vào cánh tay, đùi, hoặc mông.
Hỏi bác sĩ để chỉ cho bạn cách tiêm đúng cách, bao gồm cách giữ kim và làm sạch da để ngăn ngừa nhiễm trùng. Cũng tìm hiểu làm thế nào để thay đổi vị trí tiêm giúp bạn không phát triển các chất lắng đọng cứng, chất béo dưới da do tiêm lặp lại.
Insulin có ảnh hưởng đến các loại thuốc khác mà tôi uống không?
Một số loại thuốc có thể làm tăng lượng đường trong máu thấp do insulin gây ra. Hãy cho bác sĩ của bạn biết về tất cả các loại thuốc bạn uống, kể cả những loại thuốc bạn mua mà không có đơn thuốc.
Tôi có thể ăn gì khi dùng insulin?
Hỏi bác sĩ để được khuyến cáo về thực phẩm để giúp insulin hoạt động tốt nhất. Ví dụ, bạn sẽ muốn biết ăn bao nhiêu trong mỗi bữa ăn, loại thức ăn nào là tốt nhất
Nguồn: WebMD
Ý kiến bạn đọc
Những tin mới hơn
Những tin cũ hơn